Le Cause del Riassorbimento dell’Ossso Alveolare: Un’Analisi Approfondita su Mandibola e Mascellare
Il riassorbimento dell’osso alveolare rappresenta una problematica significativa nell’odontoiatria, influenzando la stabilità e la salute dei denti. Esaminiamo attentamente le cause di questo fenomeno sia nella mandibola che nel mascellare, fornendo una comprensione approfondita per pazienti e professionisti del settore.
1. Perdita di Denti e Manutenzione Inadeguata:
- Mandibola e Mascellare:
- La perdita di uno o più denti può innescare il riassorbimento dell’osso alveolare sia nella mandibola che nel mascellare. La manutenzione inadeguata, inclusa la scarsa igiene orale, può accelerare questo processo.
2. Malattie Parodontali:
- Mandibola e Mascellare:
- Le malattie parodontali, come la gengivite e la parodontite, possono portare al riassorbimento dell’osso alveolare. L’infiammazione cronica delle gengive può danneggiare irreversibilmente il supporto osseo dei denti.
3. Traumi e Fratture:
- Mandibola e Mascellare:
- Traumi e fratture nella zona orale possono causare il riassorbimento dell’osso alveolare. La riparazione inadeguata o la mancanza di intervento immediato possono contribuire a questo fenomeno.
4. Edentulia Prolungata:
- Mandibola e Mascellare:
- La permanenza di un’area edentula per un periodo prolungato può portare al riassorbimento osseo. La mancanza di stimolazione dovuta alla masticazione può influire negativamente sulla densità ossea.
5. Presenza di Cisti o Tumori:
- Mascellare:
- La presenza di cisti mascellari o tumori può contribuire al riassorbimento dell’osso nella mascella. Queste formazioni possono esercitare pressione sull’osso circostante, causando la sua riduzione.
6. Utilizzo Improprio di Protesi Dentarie:
- Mandibola e Mascellare:
- L’utilizzo improprio di protesi dentarie, soprattutto quando non sono ben adattate o mancano di stabilità, può contribuire al riassorbimento osseo. La pressione eccessiva su determinate aree possono causare danni progressivi.
7. Disfunzioni Occlusali:
- Mandibola e Mascellare:
- Disfunzioni occlusali, come il bruxismo o una cattiva occlusione, possono esercitare pressioni anormali sui denti e sull’osso alveolare. Nel tempo, ciò può portare al riassorbimento.
8. Condizioni Mediche Sottostanti:
- Mandibola e Mascellare:
- Alcune condizioni mediche, come l’osteoporosi o malattie metaboliche, possono influenzare negativamente la densità ossea in entrambe le arcate.
Conclusioni: Approccio Multifattoriale al Riassorbimento Osseo
Il riassorbimento dell’osso alveolare è spesso il risultato di una combinazione di fattori, e la comprensione di questi elementi è essenziale per prevenire o gestire il problema. Gli odontoiatri devono valutare attentamente la storia clinica dei pazienti e adottare un approccio personalizzato per affrontare le cause specifiche del riassorbimento osseo sia nella mandibola che nel mascellare.
La prevenzione e la gestione tempestiva delle cause sottostanti sono cruciali per preservare la salute dell’osso alveolare e garantire una base stabile per la salute dentale a lungo termine.
Vademecum per la Scelta di un Medico nell’Implantologia Dentale con Mancanza di Osso:
- Specializzazione:
- Opta per un medico specializzato in implantologia dentale o chirurgia orale, con competenze specifiche nella gestione della mancanza di osso.
- Esperienza e Successi Precedenti:
- Valuta la storia clinica del medico, compresi casi simili con successo, per garantire una competenza consolidata.
- Formazione Accademica e Aggiornamento:
- Assicurati che il medico abbia una formazione accademica solida e partecipi regolarmente a corsi di aggiornamento in implantologia.
- Certificazioni e Affiliazioni:
- Verifica l’appartenenza del medico a associazioni professionali riconosciute nel settore, indicando impegno e qualifiche.
- Consultazioni Preventive:
- Prima di procedere, cerca una seconda opinione da un altro esperto per confermare il piano di trattamento.
- Recensioni e Testimonianze:
- Consulta recensioni e testimonianze di pazienti precedenti per ottenere un’indicazione della qualità del lavoro del medico.
- Attenta Valutazione della Situazione:
- Scegli un medico che conduca esami dettagliati per valutare accuratamente la situazione clinica prima di definire un piano di trattamento.
- Comunicazione Aperta e Trasparente:
- Priorizza un medico che comunichi apertamente e fornisca consulenze dettagliate su rischi, benefici e alternative.
- Aspetti Legali e Certificazioni:
- Verifica la licenza e l’assicurazione del medico per garantire la conformità alle normative locali e la copertura in caso di imprevisti.
- Reputazione della Struttura:
- Valuta la reputazione della clinica o del centro dove il medico opera per assicurarti di un ambiente professionale e ben attrezzato.
Nota Importante: Prima di procedere con qualsiasi trattamento, è consigliabile cercare consulenze multiple e assicurarsi che il medico scelto abbia esperienza specifica nella gestione della mancanza di osso e nel tipo di intervento necessario.
Se hai poco osso mascellare e desideri evitare le tecniche di innesto d’osso autologhi e i grandi e piccoli rialzi del seno mascellare, ci sono alcune alternative che potrebbero essere adatte al tuo caso. Ecco tre opzioni:
- Tecnica dello PterigoZigomatica: Questa tecnica è indicata per pazienti con grave assenza di osso mascellare sia nella zona frontale che posteriore. Consiste nell’inserimento di due impianti zigomatici frontali (uno per ogni zigomo) e due impianti pterigoidei (uno per parte) nell’osso basale PterigoPalatino. Questo approccio risolve definitivamente l’atrofia ossea, consentendo la realizzazione di denti fissi sia nella parte frontale che posteriore.
- Doppio cerchiaggio del seno mascellare: Questa tecnica prevede l’inserimento di due impianti dentali pterigoidei alle estremità del mascellare posteriore. Questi impianti bypassano i seni mascellari atrofici e creano due pilastri solidi per sorreggere una protesi dentale fissa. È un’alternativa ai grandi rialzi del seno mascellare.
- Implantologia iuxtaossea: Questa tecnica consente di mettere impianti dentali quando manca l’osso. È possibile inserire un impianto dentale a carico immediato anche in presenza di poco osso
La tecnica chirurgica del Galileus Cerclage Sinus® è stata sviluppata dal Dott. Prof. Roberto Conte e si è dimostrata efficace nel risolvere le gravi atrofie posteriori del mascellare superiore. Ecco alcuni dettagli su questa tecnica:
- Descrizione: Il Galileus Cerclage Sinus® è una procedura chirurgica che affronta la mancanza di osso alveolare nella zona posteriore del mascellare superiore. Questa condizione spesso si verifica nei pazienti che hanno perso i denti in quella posizione.
- Obiettivo: L’obiettivo principale è fornire una soluzione stabile e funzionale senza ricorrere a innesti ossei o grandi rialzi dei seni mascellari.
- Tecnica: La tecnica prevede l’inserimento di impianti pterigoidei e impianti nasali di supporto. Questi impianti creano pilastri di resistenza e sostegno, consentendo la futura masticazione e supportando la protesi nella zona molare posteriore.
- Vantaggi:
- Evita l’uso di innesti ossei autologhi.
- Minimizza i grandi rialzi dei seni mascellari.
- Può essere utilizzata anche in presenza di porzioni residue di osso nella premaxilla.
- Risolve celermente le atrofie posteriori del mascellare superiore.
- Risultati: Il Galileus Cerclage Sinus® ha dato molte soddisfazioni, recuperando migliaia di sorrisi altrimenti persi a causa delle gravi atrofie ossee.
- Stabilità e funzionalità: La tecnica offre stabilità primaria, bilanciamento delle forze occlusive e masticatorie sulla protesi dentale, oltre a un’estetica precisa e funzionale.
Se sei interessato a questa tecnica, ti consiglio di consultarti direttamente con un professionista odontoiatra specializzato in implantologia per valutare se è adatta alle tue esigenze specifiche1
Quali sono i rischi dell’intervento?
L’intervento di implantologia comporta alcuni rischi, come per qualsiasi procedura chirurgica. È importante discuterne con il tuo dentista o chirurgo orale prima di prendere una decisione. Ecco alcuni dei rischi associati all’implantologia:
Infezione: L’infezione può verificarsi dopo l’intervento chirurgico. È essenziale seguire le istruzioni post-operatorie per ridurre il rischio di infezione.
Sanguinamento: Il sanguinamento è comune dopo l’impianto. Tuttavia, se il sanguinamento è eccessivo o persistente, dovresti consultare il medico.
Dolore e gonfiore: Dopo l’intervento, potresti sperimentare dolore e gonfiore. Questi sintomi di solito diminuiscono nel corso dei giorni successivi.
Fallimento dell’impianto: In alcuni casi, l’impianto potrebbe non integrarsi correttamente con l’osso mascellare. Questo può richiedere la rimozione dell’impianto e la ripetizione della procedura.
Lesioni ai nervi: Durante l’intervento, potrebbe verificarsi una lesione ai nervi circostanti. Questo può causare intorpidimento o sensibilità nella zona interessata.
Perforazione del seno mascellare: Se l’impianto viene inserito nella zona del seno mascellare, potrebbe verificarsi una perforazione. Questo può richiedere un intervento correttivo.
Reazioni allergiche: Alcune persone possono sviluppare reazioni allergiche ai materiali utilizzati negli impianti.
Insoddisfazione estetica: Se la protesi dentale non è posizionata correttamente o non soddisfa le tue aspettative estetiche, potresti essere insoddisfatto dei risultati.
Complicazioni a lungo termine: Anche se gli impianti hanno un alto tasso di successo, potrebbero verificarsi complicazioni a lungo termine, come l’infiammazione o la perdita ossea.
È importante che tu discuta questi rischi con il tuo dentista e segua attentamente le istruzioni post-operatorie per minimizzare eventuali complicazioni. Ogni caso è unico, quindi il tuo professionista sarà in grado di fornirti informazioni specifiche basate sulla tua situazione individuale.
Quanto dura l’operazione?
L’operazione può variare notevolmente a seconda del tipo di intervento chirurgico e delle circostanze specifiche. Alcune operazioni possono richiedere solo pochi minuti, mentre altre possono durare diverse ore. È importante consultare il proprio medico o chirurgo per ottenere informazioni specifiche sulla durata prevista per l’operazione che si sta considerando
Cosa devo fare dopo l’intervento?
Dopo un intervento chirurgico, ci sono alcune cose importanti da considerare per favorire una pronta guarigione. Ecco alcuni consigli utili:
Camminare: A seconda dell’area operata, camminare è un ottimo modo per mantenere il corpo funzionante come prima dell’intervento. Consulta il tuo medico per sapere quanto puoi camminare. Il movimento favorisce la circolazione sanguigna, rigenerazione cellulare e rafforzamento muscolare.
Alimentazione sana: Una volta che il tuo sistema digestivo funziona correttamente, cerca di includere cibi sani e nutrienti nella tua dieta. Alimenti ricchi di proteine come noci, albumi, mandorle, pollo e pesce possono aiutare nella guarigione.
Idratazione: Dopo l’intervento, l’idratazione è essenziale. Elimina l’anestesia dal corpo e affronta eventuali squilibri elettrolitici. Mantenere una buona idratazione è prioritario.
Gestione del dolore: È normale avvertire dolore dopo l’intervento. Pratica esercizi di respirazione profonda e meditazione per affrontare il dolore e muoverti più velocemente.
Evita lo stress: Lo stress e l’ansia possono ritardare la guarigione. Distogli la mente da fattori stressanti e concentrandoti su attività positive.
Prevenzione delle infezioni: Dato che sei immunodepresso dopo l’intervento, segui attentamente le istruzioni del medico riguardo agli antibiotici e la pulizia dell’area chirurgica
Quanto tempo ci vuole per recuperare completamente?
La durata del recupero dopo un intervento chirurgico varia notevolmente a seconda del tipo di operazione, della tua salute generale e di altri fattori individuali. Tuttavia, posso darti alcune linee guida generali:
Recupero immediato: Subito dopo l’intervento, potresti trascorrere alcune ore o giorni nel reparto di degenza dell’ospedale. Durante questo periodo, il personale medico monitorerà la tua condizione e ti aiuterà a gestire il dolore e gli effetti collaterali dell’anestesia.
Recupero a breve termine: Nei giorni successivi all’intervento, dovresti seguire le istruzioni del medico riguardo alla cura delle ferite, alla gestione del dolore e all’assunzione di farmaci prescritti. Potresti essere in grado di tornare alle normali attività quotidiane gradualmente, ma evita sforzi eccessivi.
Recupero a medio termine: Dopo alcune settimane, dovresti iniziare a sentirti meglio. Tuttavia, la tua guarigione potrebbe richiedere più tempo se hai subito un intervento più invasivo o se hai condizioni di salute preesistenti. Durante questa fase, potresti iniziare la fisioterapia o altre terapie di recupero.
Recupero a lungo termine: Il periodo di recupero completo può variare da alcune settimane a diversi mesi, a seconda dell’intervento. Durante questo periodo, dovresti continuare a seguire le istruzioni del medico, fare esercizi di riabilitazione e monitorare eventuali segni di complicazioni.
Ricorda che ogni persona è diversa, quindi il tuo recupero potrebbe essere più veloce o più lento. Consulta sempre il tuo medico per una valutazione personalizzata e per ricevere indicazioni specifiche sul recupero post-operatorio
Cosa devo fare se ho una complicazione post-operatoria?
In caso di complicazioni post-operatorie, è fondamentale agire prontamente e consultare il tuo medico o il personale sanitario. Ecco alcuni passi da seguire:
Contatta il medico: Se sospetti di avere una complicazione, chiama immediatamente il tuo chirurgo o il medico curante. Descrivi i sintomi o i cambiamenti che hai riscontrato.
Segni di allarme: Presta attenzione a segni come:
Febbre: Un aumento improvviso della temperatura corporea potrebbe indicare un’infezione.
Dolore intenso o persistente: Se il dolore non diminuisce o peggiora, è importante segnalarlo.
Sanguinamento eccessivo: Se noti sanguinamento abbondante dalla ferita o da altri punti, cerca assistenza medica.
Roulotte o gonfiore: Gonfiore, arrossamento o calore intorno all’area operata potrebbero essere segni di infezione o infiammazione.
Difficoltà respiratorie o dolore al petto: Questi sintomi richiedono attenzione immediata.
Segui le istruzioni: Continua a seguire le istruzioni post-operatorie fornite dal medico. Questo potrebbe includere l’assunzione di farmaci, la cura delle ferite, la gestione del dolore e la fisioterapia.
Riposo e monitoraggio: Riposa adeguatamente e monitora attentamente la tua condizione. Tieni traccia dei sintomi e delle eventuali modifiche.
Evita l’automedicazione: Non assumere farmaci o apportare modifiche senza consultare il medico. L’automedicazione potrebbe peggiorare la situazione.
Assistenza di emergenza: Se hai sintomi gravi come difficoltà respiratorie, dolore toracico intenso o sanguinamento eccessivo, chiama immediatamente il numero di emergenza o recati al pronto soccorso.
Ricorda che ogni situazione è unica, quindi segui sempre le indicazioni specifiche del tuo medico. La tua salute è la priorità!
Quali sono le complicazioni più comuni dopo un intervento chirurgico?
Dopo un intervento chirurgico, alcune complicazioni possono verificarsi. Ecco alcune delle più comuni:
Ematoma della ferita e sanguinamento post-operatorio: A volte, il sangue può accumularsi nel sito dell’incisione, causando gonfiore e dolore. È importante monitorare attentamente la ferita e segnalare qualsiasi sanguinamento significativo al medico1.
Infezione della ferita: L’infezione può verificarsi nel sito dell’incisione. Sintomi come rossore, gonfiore, dolore e fuoriuscita di materiale purulento richiedono attenzione immediata1.
Problemi di guarigione della ferita: La sutura chirurgica potrebbe non guarire correttamente, portando alla deiscenza (apertura) della ferita. Monitora attentamente l’area operata e segnala eventuali cambiamenti al medico1.
Cicatrici problematiche e aderenze: Le cicatrici possono causare fastidi o limitare la mobilità. Le aderenze, cioè il legame del tessuto cicatriziale con la muscolatura sottostante, possono verificarsi e richiedere attenzione medica1.
Danneggiamento dei nervi: In alcuni casi, i nervi possono essere danneggiati durante l’intervento chirurgico, causando sintomi come intorpidimento, formicolio o debolezza. Questo richiede una valutazione specialistica1.
Ricorda che ogni persona e ogni intervento sono unici, quindi è importante seguire attentamente le istruzioni del medico e segnalare qualsiasi sintomo insolito. La tua salute è la priorità!
Come posso prevenire le complicazioni post-operatorie?
Dopo un intervento chirurgico, la prevenzione delle complicazioni è essenziale per una pronta guarigione. Ecco alcuni suggerimenti:
Segui le istruzioni del medico: Ascolta attentamente le indicazioni del tuo chirurgo o medico curante. Questo include le istruzioni pre-operatorie, la cura delle ferite e l’assunzione di farmaci.
Preparazione pre-operatoria: Mantieni uno stile di vita sano prima dell’intervento. Evita il fumo, l’alcol e segui una dieta equilibrata. Questo può aiutare a ridurre il rischio di complicazioni.
Igiene personale: Prima e dopo l’intervento, assicurati di lavare bene le mani e seguire le procedure di igiene raccomandate. Ridurre il rischio di infezioni è fondamentale.
Controllo del diabete e altre condizioni: Se hai condizioni mediche come il diabete, assicurati di mantenerle sotto controllo. Il diabete non controllato può rallentare la guarigione.
Movimento e respirazione profonda: Dopo l’intervento, cerca di muoverti regolarmente. Esegui esercizi di respirazione profonda per prevenire complicazioni polmonari come l’atelettasia.
Gestione del dolore: Segui le istruzioni per la gestione del dolore. Il controllo adeguato del dolore può aiutare a prevenire complicazioni come la trombosi venosa profonda.
Prevenzione delle trombosi: Se sei a rischio di trombosi venosa profonda, il tuo medico potrebbe raccomandarti calze a compressione o farmaci anticoagulanti.
Nutrizione adeguata: Mangia cibi ricchi di proteine, vitamine e minerali. Una buona alimentazione favorisce la guarigione.
Monitoraggio costante: Dopo l’intervento, monitora attentamente la tua condizione. Segnala qualsiasi sintomo insolito al medico.
Evita lo stress eccessivo: Lo stress può influenzare negativamente la guarigione. Cerca di mantenere uno stato emotivo positivo.
Ricorda che ogni intervento è diverso, quindi consulta sempre il tuo medico per indicazioni specifiche sulla prevenzione delle complicazioni. La tua salute è importante!
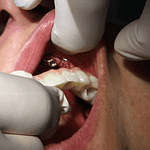
che cosa è l’implantologia sottoperiostea?
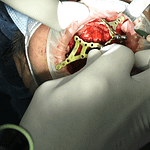
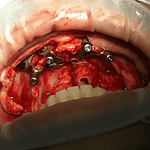
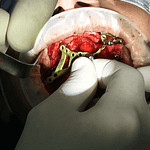
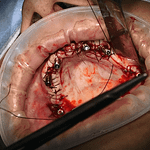
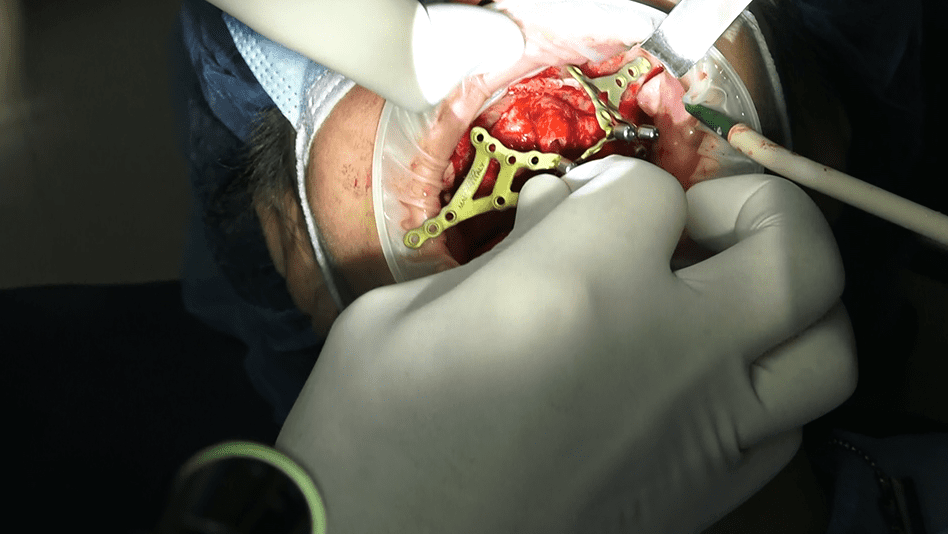
L’implantologia sottoperiostea, anche nota come griglia sottoperiostea, è una tecnica specifica di implantologia dentale utilizzata nei casi di grave atrofia ossea nel mascellare superiore (la parte dell’osso che forma il palato e il pavimento delle orbite) o nel mascellare inferiore (la parte dell’osso che forma la mandibola). Vediamo alcuni dettagli:
- Definizione: L’implantologia sottoperiostea prevede l’inserimento di impianti dentali personalizzati per ogni paziente. Questi impianti vengono utilizzati quando non è possibile inserire un normale impianto osteointegrato a causa della mancanza di sufficiente quantità di osso mascellare o mandibolare per sostenere questo tipo di impianto, oppure quando le tecniche di rigenerazione ossea non sono state sufficienti.
- Procedura: La tecnica sottoperiostea prevede che una griglia chirurgica venga affiancata, appoggiata o avvitata all’osso del mascellare superiore o della mandibola inferiore, o addirittura ad entrambi. Questa griglia viene progettata in modo personalizzato per adattarsi alle forme anatomiche dell’osso atrofico.
- Realizzazione della griglia: Oggi, la griglia sottoperiostea viene realizzata tramite una procedura innovativa e sicura. Si esegue una tac cone beam ad alta risoluzione, durante la quale il paziente indossa una mascherina radiologica che riproduce la dentatura fissa definitiva in posizione di perfetta occlusione. Il software crea quindi un progetto della griglia sottoperiostea, che viene stampata in titanio tramite una stampante 3D laser Melting. Questo processo consente una fusione precisa e solida della griglia.
- Vantaggi: La fusione della griglia in titanio tramite stampante 3D offre diversi vantaggi, tra cui una maggiore precisione, tempi di guarigione ridotti e una migliore stabilità degli impianti.
In sintesi, l’implantologia sottoperiostea rappresenta un’opzione avanzata per affrontare l’atrofia ossea e consentire il posizionamento di impianti dentali in pazienti con poco osso disponibile.